Ľudský papilomavírus (HPV): Komplexný pohľad na infekciu, prevenciu a liečbu
Infekcia ľudským papilomavírusom (HPV) je veľmi častá a počas života sa ním infikuje až 80% z nás. Je to najčastejšia sexuálne prenosná infekcia, ktorá sa týka rovnako žien, ako aj mužov. Human Papilloma Virus (HPV), alebo ľudský papilomavírus, je vysoko nákazlivý DNA vírus patriaci do čeľade Papovaviridae. Bol identifikovaný ako hlavná príčina vzniku rakoviny krčka maternice u žien.
Približne 80 % sexuálne aktívnej populácie sa s HPV stretne aspoň raz v živote. Vo väčšine prípadov sa s ním organizmus vyrovná, ale približne 20 % infikovaných má zdravotné problémy. V skutočnosti však ochorenie prepukne iba u malého percenta infikovaných, za čo vďačíme nášmu imunitnému systému, ktorý sa u väčšiny infekcie zbaví.
Čo je HPV vírus?
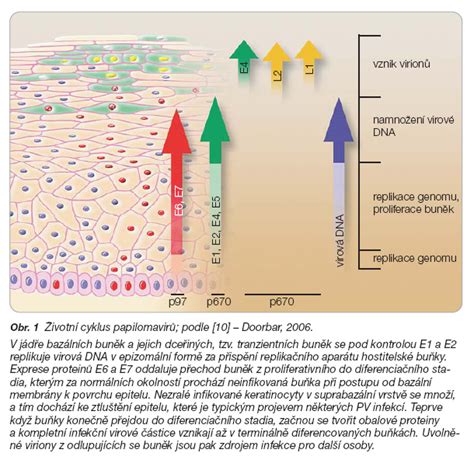
HPV infikuje epitelové bunky kože a slizníc prostredníctvom mikrolesií. Vírusový genóm sa replikuje v nukleárnych episómoch hostiteľských buniek počas ich deliaceho cyklu. HPV je dvojvláknový DNA vírus patriaci do rodu Papillomaviridae.
Doposiaľ bolo identifikovaných viac ako 100 typov HPV vírusov, pričom každý ľudský papilomavírus má svoje vlastné číslo alebo typ. Medzi viac než 200 kmeňov patria typy s nízkym onkogénnym potenciálom a typy s vysokým onkogénnym potenciálom.
Typy HPV vírusov: Nízkorizikové a vysokorizikové
HPV delíme na dve hlboké kategórie podľa rizika malignizácie:
- Nízkorizikové kmene: Nízkorizikové kmene HPV, ako napríklad HPV 6 a 11, spôsobujú približne 90 % genitálnych bradavíc. Tieto sa len zriedkavo rozvinú do rakoviny. Tieto výrastky môžu vyzerať ako hrbolčeky, niekedy majú tvar karfiolu. Nízkorizikové kmene vedú najmä k bradaviciam.
- Vysokorizikové kmene: Medzi vysoko rizikové kmene HPV patria HPV 16 a 18, ktoré sú spájané s vysokým rizikom vzniku rakoviny krčka maternice. Okrem toho vysokorizikové kmene (napr. HPV 16, 18, 31, 33) vďaka expresii onkoproteínov E6 a E7 narúšajú funkciu tumor supresorov p53 a pRb. To vedie k disfunkcii bunkového cyklu, akumulácii genetických mutácií a vzniku prekanceróznych zmien klasifikovaných ako CIN 1-3.
Iné typy HPV infekcie, najmä už spomínané vysokorizikové kmene HPV 16 a 18, sú zodpovedné za vývin rakoviny konečníka, orofaryngeálneho karcinómu alebo karcinómu penisu.
Spôsoby prenosu a rizikové faktory
Infekcia HPV sa prenáša kontaktom koža na kožu - preto je najčastejším spôsobom prenosu pohlavný styk, a to nielen vaginálny, ale aj orálny alebo análny. Môžete sa nakaziť, aj keď máte stáleho partnera alebo používate prezervatív, hoci ten znižuje riziko prenosu. Pred nákazou nechráni ani použitie prezervatívu úplne, pretože nepokrýva všetky oblasti, kde môže dôjsť k prenosu. HPV sa šíri predovšetkým pohlavným stykom vrátane vaginálneho, análneho a orálneho kontaktu, ale aj pri intímnom dotyku slizníc bez penetrácie.
V zriedkavých prípadoch môže matka, ktorá má HPV, preniesť vírus na svoje dieťa počas pôrodu (vertikálny prenos pri pôrode môže spôsobiť respiračné bradavice u novorodencov).
Kľúčové rizikové faktory zahŕňajú:
- Vysoký počet sexuálnych partnerov (≥5) a skorý nástup sexuálnej aktivity (< 18 rokov) zvyšujú pravdepodobnosť expozície rôznym HPV kmeňom.
- Oslabený imunitný systém (HIV, dlhodobá imunosupresívna liečba) vedie k horšej clearance vírusovej infekcie.
- Fajčenie spôsobuje chronický zápal slizničných bariér a znižuje lokálnu imunitu, čo podporuje pretrvávanie vírusu.
- Chýbajúce alebo nepravidelné preventívne prehliadky (Pap test, HPV DNA test) umožňujú, aby infekcia zostala neliečená až do pokročilejších štádií.
- Mužská populácia je často asymptomatická, čo vedie k nevedomému šíreniu infekcie.
- Infekcia inými pohlavne prenosnými chorobami.
Pravdepodobne takisto patríte medzi 80 % sexuálne aktívnych ľudí, ktorí sa s ním stretli aspoň raz v živote. Váš partner či partnerka pritom nemusí mať žiadne príznaky, no infekciu poľahky prenesie na vás. Odborníci zatiaľ nevedia, prečo sa u niekoho nákaza v nejakej podobe rozvinie a u iného nie. Známymi rizikovými faktormi sú nedostatočná imunita, fajčenie a promiskuita, ale zrejme existujú aj ďalšie, ktoré sú zatiaľ neznáme.

Príznaky a priebeh infekcie HPV
Infekcia vírusom HPV sa nemusí nijako prejaviť a príznaky sa môžu vyvinúť až niekoľko rokov po tom, ako sa osoba infikuje. Infekcia HPV často nespôsobuje žiadne viditeľné príznaky alebo zdravotné problémy. Odhaduje sa, že až 90 % infekcií HPV zmizne samo do dvoch rokov od infekcie, vďaka účinkom nášho imunitnému systému. Keďže sa však vírus počas tohto obdobia stále nachádza v tele človeka, táto osoba môže nevedomky prenášať HPV ďalej.
Priebežný priebeh HPV infekcie zahŕňa latentnú fázu, ktorá môže trvať neobmedzene dlho bez klinických prejavov, a aktívnu fázu s viditeľnými léziami:
- Bezpríznaková fáza: Je najčastejšou formou a vírus možno detegovať iba skríningom. Väčšina infekcií je asymptomatická a spontánne vymizne v priebehu dvoch rokov, avšak pretrvávajúca infekcia vysokorizikových typov nebezpečne zvyšuje riziko malignizácie.
- Aktívna fáza: Aktivácia vedie k proliferácii infikovaných epitelových buniek, čo sa klinicky prejaví ako bradavice alebo kondylómy.
Najčastejším prejavom sú genitálne bradavice, vyzerajúce ako hrbolček alebo drobné stonkovité výbežky. Anogenitálne HPV infekcie sú najčastejšou diagnostikovanou vírusovou sexuálne prenosnou chorobou. Genitálne bradavice sú mäkké, exofytické lézie, ktoré sa často objavujú v oblasti genitálií, perinea a análneho otvoru. Môžu vyzerať ako malý hrboľček, zhluk hrčiek, alebo výčnelky so stopkou, ktoré sú podobné klasickým bradaviciam. Líšia sa sfarbením, veľkosťou, niektoré sú ploché, iné zas rastú do karfiolovitých útvarov.
Typickými miestami, kde sa bradavice objavujú, sú:
- U žien: Najčastejšie na vulve, v blízkosti konečníka, na krčku maternice alebo v pošve. Agresívnejšia forma vírusu sa prejavuje výskytom bradavíc na vnútorných pohlavných orgánoch - najnebezpečnejšie je, pokiaľ sa objavia na krčku maternice.
- U mužov: Na penise, miešku alebo okolo konečníka.
Ďalšie typy bradavíc sú:
- Bežné bradavice: Javiace sa ako drsné, vyvýšené hrčky, zvyčajne vyskytujúce sa na rukách alebo prstoch. Hrubé, vyššie hrbolce, ktoré sa objavujú hlavne na rukách, prstoch, či na lakťoch.
- Plantárne bradavice: Tvrdé, zrnité výrastky na nohách, najčastejšie sa usídlia na pätách.
- Ploché bradavice: Zvyčajne postihujú deti, dospievajúcich a mladých dospelých. Sú mierne vyvýšené a tmavšie, než vaša pokožka. Najčastejšie vznikajú na poškriabanej tvári, krku.
HPV a rakovina
Približne 5% infikovaných žien nad 30 rokov nesie pretrvávajúcu infekciu vysokorizikových typov, ktorá vyžaduje lekársky dohľad. Takmer všetky prípady rakoviny krčka maternice sú spôsobené infekciami HPV. Vývoj infekcie do prekancerózy a do karcinómu trvá pomerne dlhý čas, niekedy aj desať rokov, dokonca aj desať až pätnásť rokov.
Prekancerózne zmeny slizníc klasifikované podľa CIN škály odrážajú závažnosť dysplázie:
- CIN 1: Postihuje dolnú tretinu epitelu a často regreduje spontánne.
- CIN 2 a CIN 3: Predstavujú stredne až ťažkú dyspláziu, ktorá si vyžaduje liečebný zásah. Bez adekvátnej terapie sa CIN 3 môže premeniť na in situ karcinóm alebo invazívnu rakovinu krčka maternice.
Priebeh ochorenia závisí od typu kmeňa, imunitného stavu pacienta a prítomnosti ďalších karcinogénnych faktorov, ako je fajčenie.
Keďže skorá rakovina krčka maternice nespôsobuje jednoznačné príznaky, je dôležité, aby ženy pravidelne absolvovali skríningové testy na zistenie akýchkoľvek prekanceróznych zmien na krčku maternice, ktoré by mohli viesť k rakovine.
Diagnostika HPV infekcie
Diagnostika HPV infekcie je komplexná a zahŕňa hneď niekoľko testov a vyšetrení. Počas anamnézy sa zistí prítomnosť príznakov a rizikové faktory. Dôležité sú pravidelné gynekologické kontroly.
Na Slovensku máme efektívny skríning, ktorý slúži ako prevencia rakoviny krčka maternice. Jednoduchý odber umožní lekárovi zistiť predrakovinové zmeny.
- Cytologické skríningové vyšetrenie (Pap test): Ženy vo veku od 23 do 64 rokov v rámci preventívnej gynekologickej prehliadky podstupujú 1x ročne cytologické skríningové vyšetrenie steru z krčka maternice. Pokiaľ prvé dva cytologické stery sú v poriadku, ďalší odber je indikovaný až o tri roky. Fyzikálne vyšetrenie povrchových zmien sliznice krčka maternice sa vykonáva v rámci prevencie každoročne, od 18. roku života bez ďalších obmedzení.
- HPV genotypizačný test (DNA test): Ďalšou podrobnou metódou je DNA test, ktorý pracuje na báze DNA a dokáže včas identifikovať vírus. DNA test je určený pre ženy vo veku 25 rokov a viac.
- Kolposkopia: Pokiaľ gynekológ pri Pap teste alebo DNA teste zistí abnormality, môže vykonať kolposkopiu. Tento postup umožňuje gynekológovi podrobnejšie vyšetriť krčok maternice a ak sa zdá, že sa vyskytli akékoľvek abnormality, je potrebné odobrať malé množstvo tkaniva na ďalšiu analýzu.
- Anoskopia: U mužov za rizikových podmienok sa odporúča anoskopia a vyšetrenie anogenitálnych kondylómov. U mužov majúcich sex s mužmi je riziko anorektálnej dysplázie výrazne vyššie, preto sa odporúča pravidelné anoskopické vyšetrenie.
Pri správnom skríningu by sa u žien nemala vyvinúť rakovina krčka maternice. Ak nádorové bunky prerastú bazálnu membránu, už ide o invazívny karcinóm. V neskorých štádiách už býva liečba náročná a nie vždy úspešná.
Vírus HPV – ľudský papilomavírus je najčastejším sexuálne prenosným vírusom | TN live
Liečba HPV infekcie
Na HPV vírus neexistuje žiaden liek, účinné je len očkovanie. Napriek tomu, že organizmus je veľmi odolný, ani jeden spôsob liečby ho nedokáže zbaviť vírusu natrvalo. Konvenčné liečebné metódy cielia na odstránenie viditeľných lézií a prekanceróznych zmien, no vírusové rezervoáre môžu pretrvávať v okolitom tkanive. Liečiť sa môže hneď niekoľkými spôsobmi, záleží to od typu ochorenia a jeho prejavov.
Liečba genitálnych bradavíc
Pokiaľ genitálne bradavice samy nezmiznú, lekár ich môže ošetriť nasledujúcimi metódami:
- Lokálne keratolytiká: Ako kyselina salicylová alebo podofylotoxín, rozpúšťajú hyperkeratózu a zabraňujú proliferácii infikovaných buniek.
- Kryoterapia: Tekutým dusíkom, je najčastejšie používaná na genitálne bradavice, je rýchla, ale bolestivá.
- Chirurgické odstránenie: Exeréza, konizácia a laserová ablácia poskytujú definitívne odstránenie lézií, avšak so zvýšeným rizikom jaziev a krvácania.
- Elektrokoagulácia: Využíva elektrický prúd na deštrukciu dysplastického tkaniva, často s dobrým kozmetickým výsledkom.
Genitálne bradavice sa liečia liekmi alebo sa odstraňujú chirurgickým zákrokom. Musíte si však uvedomiť, že hoci vám bradavice odstránili, vírus vo vašom tele ostáva a môžete ho preniesť na iných. V súčasnosti neexistuje žiadna liečba, ktorá by natrvalo odstránila vírus z tela.
Liečba prekanceróznych zmien a rakoviny
Pre prekancerózne zmeny slizníc sa uplatňujú LEEP (Loop Electrosurgical Excision Procedure) a konizácia, ktoré znižujú progresiu do invazívnej formy. Ak HPV vírus spôsobil karcinóm, nasleduje operácia. V prvotných štádiách sa odstraňuje napadnuté tkanivo, a teda ložisko a jeho okolie. Terapia spočíva v chirurgickom odstránení ložiska, rádioterapii (lokálny žiarič v mieste postihnutia) a chemoterapii.
Lepšie výsledky liečby sa zaznamenávajú aj v prípade iných typov rakovín súvisiacich s HPV, pokiaľ sú diagnostikované a liečené už v ranom štádiu.
Prírodné a doplnkové terapie
Podporné prírodné terapie cielia na zlepšenie antivírusovej odpovede a zníženie rizika reaktivácie latentného vírusu:
- Obnova intímnej mikrobioty: Probiotiká Vesantech Vaginal (50 mld. CFU) alebo Lactofeel gély zlepšujú vaginálne prostredie a sú schopné potlačiť rast HPV.
- Vitamín D a ďalšie imunomodulátory: Suplementácia vitamínu D (min. 1 000 IU/deň), zinok, selén a extrakt z húb Shiitake/Reishi majú priame antivírusové účinky a posilňujú bunkovú imunitu.
- Antioxidačné látky: Lykopén (z paradajok), katechíny (zelený čaj) a resveratrol (červené víno) neutralizujú voľné radikály a znižujú zápal v postihnutých tkanivách.
Tieto postupy v synergii zvyšujú celkovú odolnosť organizmu proti HPV a podporujú elimináciu vírusových častíc, čo redukuje riziko recidív a progresie ochorenia.
Prevencia HPV infekcie
Prevencia zahŕňa kombináciu očkovania, bezpečného sexuálneho správania a pravidelných skríningov.
Očkovanie proti HPV
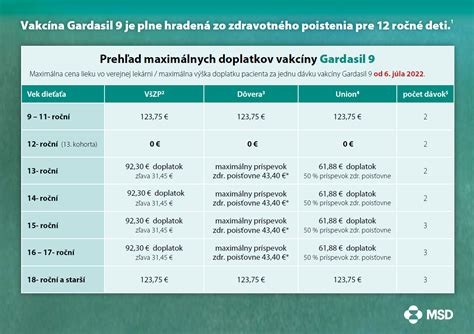
Očkovanie predstavuje najúčinnejšiu metódu zníženia incidenčného výskytu kmeňov spojených s vysokým onkogénnym rizikom. Očkovanie je potrebné podstúpiť najlepšie ešte pred začatím pohlavného života, no dá sa aj neskôr. Gardasil 9 chráni proti deviatim kľúčovým kmeňom (6, 11, 16, 18, 31, 33, 45, 52, 58) a je odporúčaný pre dievčatá, chlapcov aj mladých dospelých do 26 rokov, s rozšírenou indikáciou do 45 rokov pri vyššom riziku.
Schéma očkovania:
- Dve dávky v intervale 6 mesiacov pre deti a adolescentov (11-14 rokov).
- Tri dávky (0, 2, 6 mesiacov) pri podaní starším osobám.
Vakcinácia sa vykonáva od 12. roka života, alebo kedykoľvek neskôr. Aktuálne ich odborníci odporúčajú u mužov do 21 rokov a žien do 26 rokov, pokiaľ neabsolvovali očkovanie v mladšom veku. Homosexuálnym a bisexuálnym mužom odporúčajú očkovanie až do veku 26 rokov.
Očkovaním dievčat a chlapcov proti vírusu HPV je možné predchádzať vzniku infekcií HPV, a teda aj ochorení súvisiacich s HPV u obidvoch pohlaví vrátane genitálnych a análnych bradavíc, cervikálnej rakoviny a iných rakovín spôsobeným vírusom HPV. Očkovanie chráni obe pohlavia aj pred vznikom iných typov rakoviny - rakoviny vonkajších genitálií, análneho otvoru, rakoviny v oblasti hlavy a krku.
Bezpečný sexuálny život a pravidelné prehliadky
Bezpečný sexuálny život zahŕňa používanie kondómov, ktoré znižujú riziko prenosu, hoci nemôžu úplne eliminovať kontakt kožných lézií. Dôležitá je otvorená komunikácia medzi partnermi a vzájomné testovanie na pohlavnú prenosné infekcie.
Preventívne gynekologické skríningy u žien zahŕňajú Pap test každé 3 roky (21-65 rokov) a HPV DNA test každých 5 rokov (od 30 rokov), čo umožňuje včasnú detekciu prekanceróznych zmien. Ženy by mali navštevovať svojho gynekológa aspoň raz ročne, a takisto aj pri akomkoľvek nezvyčajnom príznaku.
Okrem toho živiny ako folát, vitamín D alebo lykopén sú schopné redukovať riziko vývinu rakoviny z infekcie HPV. Strava obsahujúca vysoký podiel nasýtených mastných kyselín, pridaných cukrov a vysoké množstvo sodíka, ako aj sedavý životný štýl, nie sú vhodné v prevencii rakoviny krčka maternice, ako i iných druhov rakovín.
Životný štýl a výživa pre podporu imunity
Optimálny životný štýl a výživový režim podporujú systémovú a lokálnu imunitnú odpoveď:
- Bohatá strava na antioxidanty a mikronutrienty:
- Vitamín C: paprika, citrusy, brokolica.
- Vitamín D: mastné ryby, pečeň, suplementácia min. 1 000 IU/deň.
- Vitamín E: orechy, semená.
- Zinok: tekvicové a slnečnicové semienka.
- Selén: para orechy.
- Zdravé tuky a fermentované potraviny:
- Omega-3 z lososa alebo ľanových semien znižujú zápal.
- Olivový olej extra panenský podporuje antioxidačné dráhy.
- Kimči, kefír a kyslá kapusta poskytujú prospešné probiotiká.
- Spánok a stresový manažment:
- 7-8 hodín kvalitného spánku denne pre regeneráciu imunitných buniek.
- Mindfulness, joga a dychové cvičenia znižujú chronický kortizol.
- Pravidelný pohyb:
- 150 min aeróbnej aktivity týždenne a 2 silové tréningy zlepšujú cirkuláciu bielych krviniek.
Týmto komplexným prístupom podporíte bariérovú funkciu slizníc, znížite chronický zápal a maximalizujete schopnosť organizmu detegovať a eliminovať vírusové infekcie.

tags: #rozmnozovanie #virusu #hpv
